Erkrankungen, die mit Spirometrie häufig diagnostiziert werden

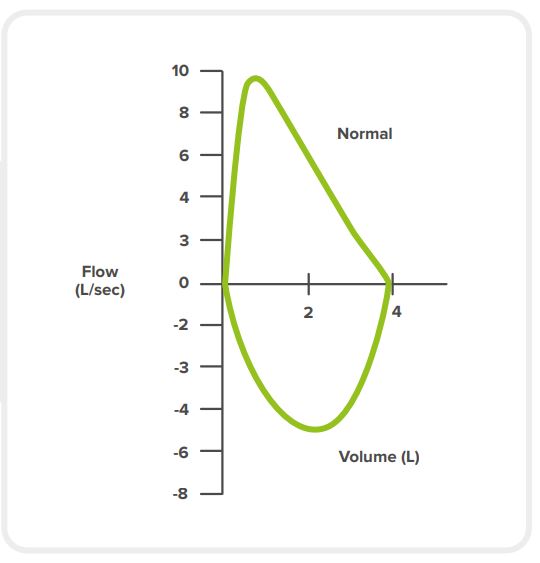
NORMALE LUNGENFUNKTION
Ein normales Fluss-Volumen-Diagramm der Lungenfunktion weist die folgenden Merkmale auf:
einen schnellen Anstieg zur höchsten Durchflussmenge
einen nahezu linearen Abfall des Flusses
OBSTRUKTIVE ERKANKUNGEN
Obstruktive Erkrankungen sind durch einen reduzierten Luftstrom gekennzeichnet (Geschwindigkeit der Ein- und Ausatmung). [11] [21]
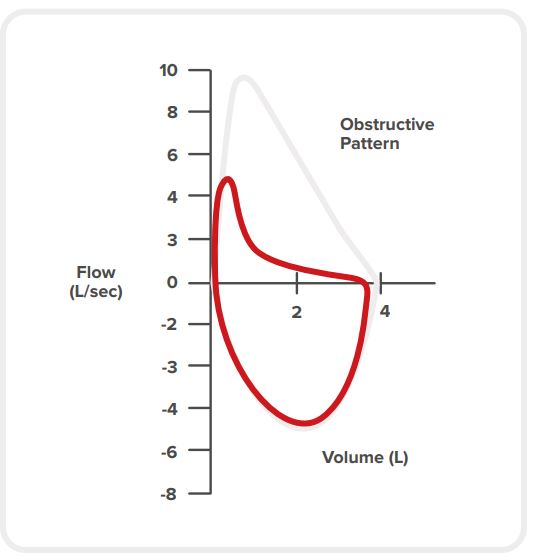
Eine Obstruktion ist gekennzeichnet durch: [11] [22] [4]
normale oder reduzierte VC
normale oder reduzierte FVC
stark reduzierte FEV1 (aufgrund des Atemwegswiderstands beim Ausatmen)
stark reduziertes FEV1/FVC-Verhältnis
konkaver Fluss-Volumen-Loop
abnormal vergrößerte Lungen (Hyperinflation)
Asthma
Asthma verursacht unterschiedlich starke Atemprobleme aufgrund von Entzündungen und Muskelverengungen um die Atemwege, die den Luftstrom einschränken. Es ist eine der häufigsten chronischen, nicht ansteckenden Lungenkrankheiten bei Menschen aller Altersgruppen. [4] [7] [23]
SYMPTOME
Die häufigsten Symptome von Asthma:
Keuchen (ein pfeifendes Geräusch beim Atmen),
Atemnot (Dyspnoe),
Engegefühl in der Brust (es kann sich anfühlen, als hätte man ein enges Band um die Brust geschnürt),
Husten
Asthma kann sich manchmal für einen bestimmten Zeitraum verschlimmern (von einigen Minuten bis zu Tagen). Dies nennt man einen Asthmaanfall. Neben anhaltendem Keuchen und Husten kann ein Asthmaanfall auch Folgendes verursachen:
Ständige Atemnot (die das Essen und Schlafen beeinträchtigt),
schnelle Atmung,
schneller Herzschlag,
Erschöpfung,
Schwindelgefühl,
blaue Lippen oder Finger,
Ohnmacht
URSACHEN
Asthma beginnt oft in der Kindheit, wenn das Immunsystem noch in der Entwicklung ist. Es kann durch viele Risikofaktoren entstehen (Allergene in der Umwelt, Virusinfektionen, Familiengeschichte, Abstammung oder ethnische Zugehörigkeit, Geschlecht). Die Risikofaktoren können kombiniert auftreten.
Asthma kann auch später im Leben auftreten, z. B. aufgrund von Übergewicht oder berufsbedingten Risiken (Exposition gegenüber Industriestaub oder Chemikalien).
Asthmaanfälle werden durch folgende Auslöser verursacht:
Umweltfaktoren (Allergene),
extreme Hitze oder Kälte,
Stress,
körperliche Anstrengung,
oder jede Kombination dieser Faktoren.
DIAGNOSEMETHODEN
Die wichtigsten Tests für die Diagnose von Asthma sind:
Allergietests
Bildgebende Tests (Röntgenaufnahmen der Brust)
Spirometrie:
Peak-Flow-Test: Mit diesem Test wird gemessen, wie schnell ein Patient ausatmen kann. Er kann mit dem Peak-Flow- Meter oder einem Spirometer durchgeführt werden. Das Ergebnis kann anzeigen, ob die Atemwege verengt sind.
Methacholin-Challenge-Test (Bronchoprovokationstest) oder Hystamin-Challenge-Test: Asthma ist durch eine Überempfindlichkeit der Atemwege auf bestimmte Stoffe wie Allergene gekennzeichnet. Bei diesem Test wird zunächst die Basis-Lungenfunktion (FEV1) des Patienten mittels Spirometrie ermittelt. Dann inhaliert der Patient bestimmte Allergene („Provokation“). Ein deutlicher Abfall der FEV1 kann auf Asthma hinweisen.
Asthma laut ERS-Richtlinien
Die ERS-Richtlinien [28] definieren Asthma als eine Kombination aus typischen Symptomen (Atemnot, Husten, Keuchen, Engegefühl in der Brust) und dem objektiven Nachweis einer übermäßigen Schwankung des Atemwegsvolumens mit mindestens einem der folgenden Ergebnisse:
1. Peak-Flow-Variabilität ≥20 % oder Spontanschwankung der FEV1 ≥12 % und 200 ml
2. Reversibilität nach Inhalation von Bronchodilatatoren mit Verbesserung der FEV1 um ≥12 % und 200 ml
3. Hyperreaktivität der Atemwege: PC20-M (oder H) <8 mg/ml (oder 16 mg/ml bei Patienten, die mit inhalativen Corticosteroiden behandelt werden), PD-Mannitol < 625 mg oder FEV1-Abfall ≥10 % nach körperlicher Anstrengung
PC20-H: Provokationskonzentration, die einen 20%igen Abfall des FEV1 mit Histamin verursacht
PC20-M: Provokationskonzentration, die einen 20%igen Abfall des FEV1 mit Methacholin verursacht
PD: Provokationsdosis
4. Verbesserung der FEV1 ≥12 % und 200 ml nach einer 2-wöchigen Behandlung mit oralen Corticosteroiden oder einer 4-6-wöchigen Behandlung mit inhalativen Corticosteroiden
BEHANDLUNG
Bislang gibt es keine Heilung für Asthma, aber eine Behandlung kann helfen, die Symptome zu kontrollieren. In der Regel erstellt der Patient zusammen mit seinem Arzt oder der Asthma-Krankenschwester einen individuellen Behandlungsplan. [29]
Die wichtigste Behandlungsmethode bei Asthma sind Inhalatoren. Inhalatoren zur Langzeittherapie werden eingesetzt, um die Entzündung und Empfindlichkeit der Atemwege zu verringern; sie müssen täglich angewendet werden, auch wenn keine Symptome vorhanden sind. Die meisten Asthmatiker erhalten auch Inhalatoren für den Bedarfsfall zur Behandlung der Symptome, wenn diese auftreten. In schweren Fällen können auch Tabletten und andere Behandlungen erforderlich sein. [29] [67]
COPD
Die chronische obstruktive Lungenerkrankung (COPD) ist eine unheilbare, fortschreitende chronische Lungenerkrankung. Sie ist weltweit die dritthäufigste Todesursache. [30]
COPD kann zu einer Reihe von Komplikationen führen, darunter: [31]
Infektionen der Atemwege aufgrund einer geschwächten Immunität der Atemwege. Patienten mit COPD sind anfälliger für Erkältungen, Lungenentzündungen und Grippe. Dies verschlimmert die Atembeschwerden und kann das Lungengewebe noch zusätzlich schädigen.
Herzerkrankungen. COPD kann das kardiovaskuläre Risiko, einschließlich des Risikos eines Herzinfarkts, erhöhen.
Das Risiko, an Lungenkrebs zu erkranken, steigt.
Pulmonale Hypertonie: hoher Blutdruck in den Arterien, die das Blut zur Lunge bringen.
COPD ist schwer in den Griff zu bekommen und verhindert viele Aktivitäten aufgrund von Atembeschwerden. Dies kann zum Auftreten einer Depression beitragen.
SYMPTOME
Der Patient leidet zunehmend unter Atemproblemen und einer Einschränkung des Luftstroms. Bei zahlreichen Patienten kann chronischer Husten (mit oder ohne Auswurf) bereits Jahre vor der Einschränkung des Luftstroms auftreten. Weitere Symptome sind ein Engegefühl in der Brust, Müdigkeit sowie chronische und fortschreitende Kurzatmigkeit (Dyspnoe). [31] [32]
Differentialdiagnosen sollten in Betracht gezogen werden. Kurzatmigkeit und Husten können zum Beispiel auch Symptome von COVID-19, einer Lungenentzündung oder Asthma sein.
URSACHEN
Der wichtigste vermeidbare Risikofaktor ist das Rauchen. Weitere Ursachen sind umweltbedingte oder berufliche Exposition gegenüber Reizstoffen, extreme Hitze oder Kälte sowie genetische Bedingungen: Ein Mangel an dem Protein Alpha-1-Antitrypsin (AAT) beeinträchtigt die Fähigkeit des Körpers, dieses Protein zu produzieren, das die Lungen schützt. [31]
Auslöser für COPDExazerbationen: virale oder bakterielle Infektionen in der Hälfte der Fälle und Umweltfaktoren in der anderen Hälfte.
DIAGNOSEMETHODEN
Die COPD-Diagnose wird auf der Grundlage folgender Kriterien gestellt:
Anamnese (Entwicklung der Symptome des Patienten, Risikofaktoren, Familienanamnese)
Fragebögen [35]: Der modifizierte Fragebogen des British Medical Research Council (mMRC) bewertet die Atemnot – von Grad 0 (Atemnot nur bei anstrengender Tätigkeit) bis Grad 4 (Beeinträchtigung der täglichen Aktivitäten, einschließlich der Fähigkeit, das Haus zu verlassen). Der COPD Assessment Test (CAT) bewertet die Auswirkung der COPD auf das Alltagsleben des Patienten mit Punktwerten von 0 bis 40.
Spirometrie (FEV1/FVC): Die Spirometrie dient zur Messung der Einschränkung des Luftstroms. Sie ist wichtig, um die COPD im Frühstadium zu entdecken, d. h. bevor erkennbare Symptome auftreten. Dabei werden Bronchodilatatoren (Medikamente zur Entspannung der Bronchialmuskulatur) eingesetzt, damit die Luft leichter durch die Lunge strömen kann. [33]
Die offizielle Diagnose einer COPD wird gestellt, wenn der FEV1/FVC-Wert nach Verabreichung von Bronchodilatatoren <0,70 beträgt; dies zeigt eine anhaltende Einschränkung des Luftstroms.[30]
COPD nach der Definition der GOLD
Der FEV1/FVC-Wert nach Verabreichung von Bronchodilatatoren zeigt den Schweregrad der Atemwegseinschränkung an. Auf Grundlage dieses Werts teilen die Richtlinien der Global Initiative for Chronic Obstructive Lung Disease (GOLD) die Patienten in vier Kategorien ein [34]:
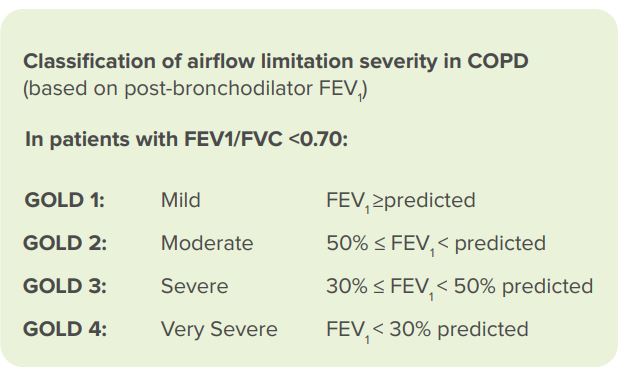
FEV1: exspiratorische Einsekundenkapazität FVC: forcierte Vitalkapazität.
BEHANDLUNG
Bisher gibt es keine Heilung für COPD. Bei der Behandlung der COPD werden verschiedene Therapien eingesetzt, um die Symptome und deren Schweregrad zu verringern, die Lebensqualität zu verbessern und die körperliche Belastbarkeit zu erhöhen. Raucherentwöhnung und die Vermeidung von schädlichen Umwelteinflüssen sind entscheidend.
Zu den Behandlungen gehören:
Inhalatoren:
Bronchodilatator-Inhalatoren entspannen und erweitern die Atemwege. Dazu gehören Beta-2-Agonisten (zur Öffnung der Bronchien) und Anticholinergika (zur Entspannung der Atemwege durch Blockierung der Nervenimpulse, die die Kontraktion der Atemwegsmuskeln verursachen). [36] Bronchodilatatoren können als Akuttherapie (nur bei Atemnot) oder Langzeittherapie (bei regelmäßigen Symptomen oder Exazerbationen) eingesetzt werden.
In schweren Fällen werden Steroidinhalatoren verwendet; die Corticosteroide enthalten, welche die Entzündung (Schwellung) der Atemwege reduzieren. [37]
Tabletten (Bronchodilatator; Mukolytika – gegen Schleim; Steroide; Antibiotika)
Lungenrehabilitation (eine Kombination aus Aufklärung und Training)
Sauerstofftherapie
Operation:
Bullektomie: Entfernung von Luftsäcken in der Lunge
Operation zur Verringerung des Lungenvolumens: Entfernung eines geschädigten Lungenabschnitts, damit die anderen Teile besser funktionieren können
Lungentransplantation
Die COPD ist eine Kombination aus mehreren Erkrankungen, von denen die chronische Bronchitis und das Emphysem die bekanntesten sind. Sie haben ähnliche Symptome, betreffen aber unterschiedliche Teile der Lunge. Die chronische Bronchitis betrifft die Atemwege (die Röhren, durch die Luft in die und aus der Lunge strömt), während das Emphysem die Alveolen (die Luftsäcke am Ende der Atemwege) betrifft, wodurch deren Wände einreißen. Dadurch entstehen größere Lufträume, wodurch weniger Sauerstoff in den Blutkreislauf gelangt. [7] [38] [39]
Beispiel einer Spirometrie-Messung bei einem langjährigen chronischen Raucher mit COPD-Verdacht:
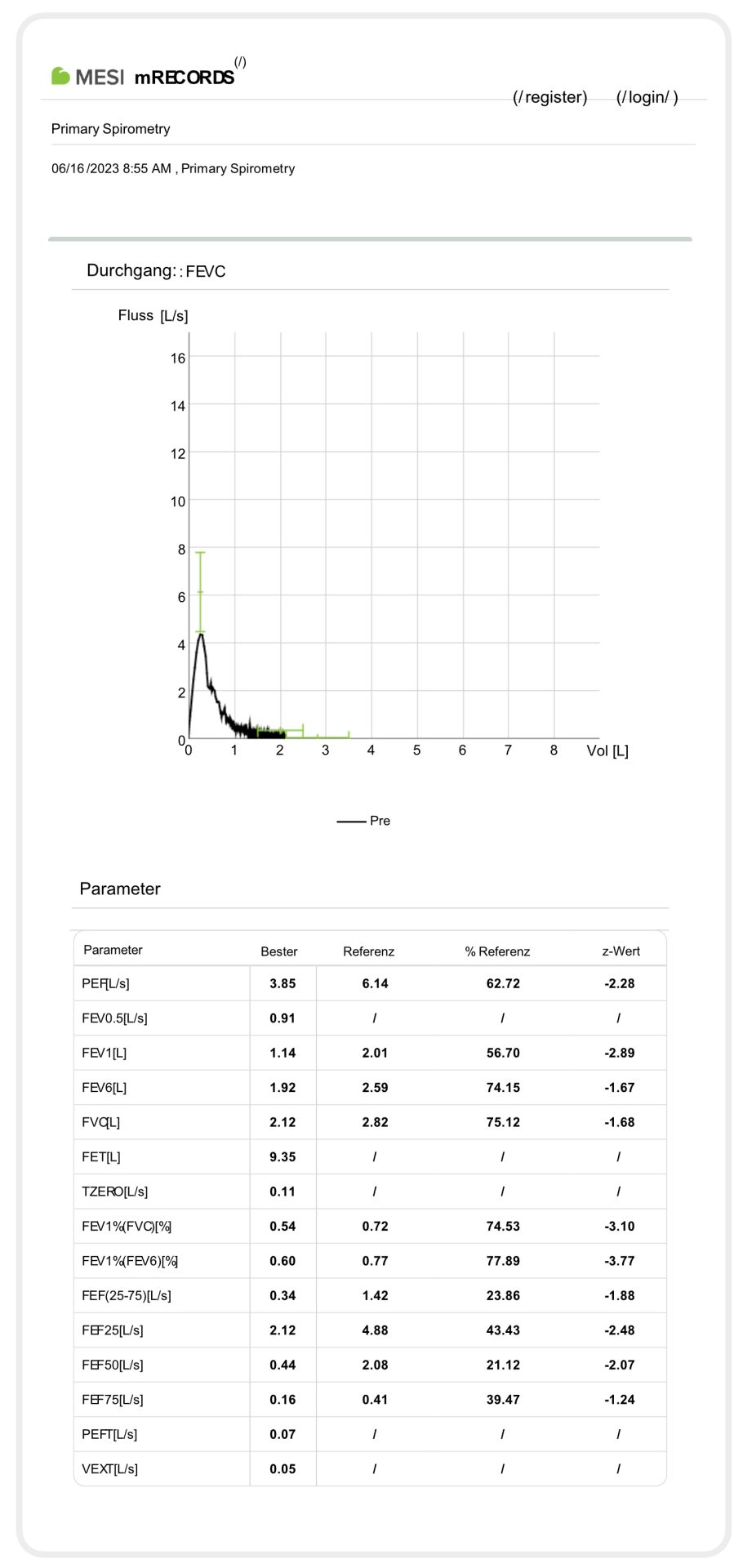
BRONCHITIS
Bronchitis ist eine Entzündung der Bronchien. Dies führt zu Hustenanfällen mit Schleim, Brustschmerzen, Keuchen und Kurzatmigkeit. Es gibt zwei Hauptformen der Bronchitis – die akute und die chronische Bronchitis. [38]
Die chronische Bronchitis ist eine Form der COPD und entwickelt sich schleichend; die Symptome können schwanken, verschwinden aber nie ganz. Eine lang anhaltende Entzündung der Bronchien führt zu Schleimansammlungen in den Atemwegen, die die verengten Röhren noch mehr verstopfen. Der Patient entwickelt einen chronischen Husten, weil er ständig versucht, seine Atemwege zu befreien, und kann außerdem häufig unter bakteriellen oder viralen Infektionen leiden. [33]
Eine akute Bronchitis ist in der Regel auf eine Infektion zurückzuführen und verschwindet innerhalb von ein bis zwei Wochen. Der Husten ist nachts oder bei körperlicher Anstrengung schlimmer.
URSACHEN
Eine akute Bronchitis wird in der Regel durch Infektionen der Atemwege durch Bakterien und Viren verursacht: Rhinovirus (Erkältung), Grippe, Respiratorisches-Synzytial-Virus (RSV), COVID-19 usw. Sie ist nicht ansteckend, wohl aber die Viren und Bakterien, die sie verursachen. [40]
Eine chronische Bronchitis ist nicht ansteckend. Sie ist mit einer Reihe von Risikofaktoren verbunden:
Rauchen (aktiv oder passiv)
höheres Lebensalter
umweltbedingte oder berufliche Exposition gegenüber schädlichen Rauch- und Staubarten
COPD in der Familienanamnese
Atemwegserkrankungen in der Vorgeschichte (Mukoviszidose, Asthma, Bronchiektasen)
Gastroösophageale Refluxkrankheit (GERD)
DIAGNOSEMETHODEN
Bei einer akuten Bronchitis erfolgt die Diagnose in erster Linie klinisch (eher auf Grundlage von einer körperlichen Untersuchung und der Anamnese als durch Labortests oder bildgebende Verfahren). [41]
Eine chronische Bronchitis wird diagnostiziert mithilfe von:
Spirometrie
Röntgenaufnahme der Brust (zur Erkennung von Herzinsuffizienz und anderen Erkrankungen, die zu Atembeschwerden beitragen)
Computertomographie (CT): für eine detaillierte Lungenuntersuchung, insbesondere bei Verdacht auf COPD (Emphysem)
Patienten mit chronischer Bronchitis müssen auf COPD untersucht werden.
BEHANDLUNG
Patienten mit akuter Bronchitis werden in der Regel nicht mit Medikamenten behandelt. Bei Virusinfektionen können Virostatika verschrieben werden. Das Gleiche gilt für Antibiotika bei bakteriellen Infektionen, insbesondere bei Patienten mit anderen Lungenerkrankungen oder einer fortgeschrittenen Lungenentzündung. [42] [43]
Eine chronische Bronchitis ist nicht heilbar. Wird die Exposition gegenüber Reizstoffen beendet, klingt die Krankheit ab.
Zu den Behandlungen der chronischen Bronchitis gehören:
Bronchodilatatoren,
Sauerstofftherapie und
Steroide [33]
EMPHYSEM
Ein Emphysem ist eine unheilbar fortschreitende Lungenerkrankung. Sie betrifft die Alveolen – die
Stelle, an dem das Blut und die Lunge beim Atmen Sauerstoff und Kohlendioxid austauschen. [44]
URSACHEN
Die Hauptursache ist die langfristige Exposition gegenüber Zigarettenrauch. Danach folgen Umweltschadstoffe (z. B. Luftverschmutzung, Industriechemikalien). Ein genetisch bedingter Mangel an Alpha-1-Antitrypsin (AAT – ein Protein, das die Lunge vor Entzündungen und Infektionen schützt) kann dazu führen, dass der Patient anfälliger für Umweltfaktoren ist; dies erhöht das Risiko für Emphyseme und COPD.
SYMPTOME
Kurzatmigkeit: Das Hauptsymptom Anfänglich nur bei Anstrengung, im weiteren Verlauf der Krankheit kann es jedoch auch zu Atemschwierigkeiten in Ruhe kommen
Husten: Viele Patienten mit Emphysem haben auch eine chronische Bronchitis und damit chronischen Husten [45]
Keuchen
Fassthorax: Er kann sich aufgrund eines erhöhten Lungenvolumens und einer Überblähung der Lunge entwickeln
Gewichtsverlust: Aufgrund von Atemanstrengung und vermindertem Appetit in fortgeschrittenen Stadien.
DIAGNOSEMETHODEN
Körperliche Untersuchung und Beurteilung der Anamnese (Symptome, Familienanamnese, Rauchen, Belastung durch Umweltschadstoffe)
Spirometrie: Sie zeigt einen verminderten FEV1-Wert (stärker als bei chronischer Bronchitis), FVC und FEV1/FVC.
Bildgebende Untersuchungen
Röntgenaufnahmen der Brust: zum Ausschluss anderer Erkrankungen,
insbesondere Herzerkrankungen; Hochauflösende Computertomographie (HRCT): zur genauen Beurteilung struktureller Veränderungen im Zusammenhang mit einem Emphysem, z. B. Hyperinflation und Bullae (Lufteinschlüsse)
BEHANDLUNG
Medikamente: Bronchodilatatoren (zur Entspannung der Atemwege); Steroide (bei Entzündungen); Antibiotika (zur Bekämpfung von Atemwegsinfektionen, z. B. Lungenentzündung, Grippe oder akuter Bronchitis)
Impfungen: Impfungen gegen Grippe und Lungenentzündung werden empfohlen
Lungenrehabilitation: eine Kombination aus Aufklärung (Ernährung, Atemtechniken, Hilfe bei der Raucherentwöhnung) und körperliche Übungen
Sauerstofftherapie: in späteren Stadien auch für die Anwendung zu Hause
Operation: Verkleinerung des Lungenvolumens, Entfernung des geschädigten Gewebes
Lungentransplantation
Proteintherapie: Infusionen von AAT bei genetischem AAT-Mangel
Mukoviszidose
Mukoviszidose (CF) ist die häufigste autosomal rezessive Erbkrankheit (d. h. sie wird von den Eltern an das Kind weitergegeben) in der weißen Bevölkerung. Sie tritt bei etwa einer von 2500 bis 3500 Geburten auf. In anderen ethnischen Gruppen ist sie seltener. [49]
URSACHEN
Mukoviszidose wird durch Mutationen im CFTR-Gen (Cystic Fibrosis Transmembrane Conductance Regulator) verursacht. Diese Mutationen beeinträchtigen die Funktion des CFTRProteins, das für die Regulierung der Bewegung von Salz und Wasser in und aus den Zellen verantwortlich ist. Das defekte CFTR-Protein führt zur Produktion von zähem, klebrigem Schleim in verschiedenen Organen, wobei vor allem die Lunge und das Verdauungssystem betroffen sind.
SYMPTOME
Sie treten in der Regel schon bei oder kurz nach der Geburt auf und äußern sich meist in einer geringen Gewichtszunahme und Atemwegsinfektionen.
DIAGNOSEMETHODEN
Wenn Mukoviszidose in der Familienanamnese vorkommt, ist es ratsam, vor der Schwangerschaft testen zu lassen, ob man Träger des fehlerhaften Gens ist (Blut- oder Mundspültest). Tests auf Mukoviszidose können auch während der Schwangerschaft durchgeführt werden, werden aber nur in Fällen mit hoher Mukoviszidose-Wahrscheinlichkeit durchgeführt, da sie mit Risiken verbunden sind. Mukoviszidose kann auch im Rahmen des Neugeborenen-Screenings (Blutuntersuchung auf abnormale Werte bestimmter Substanzen) diagnostiziert werden. Im Falle eines positiven Screening-Ergebnisses wird ein Schweißtest der Chloridkonzentration durchgeführt. Dies ist ein eindeutiger Test für Mukoviszidose – erhöhte Chloridwerte zeigen das Vorhandensein der Krankheit an.
Es ist wichtig, dass die Diagnose so früh wie möglich gestellt wird; einige Wochen nach der Geburt ist es für einen optimalen Behandlungserfolg bereits zu spät.
BEHANDLUNG
Die pharmakogenomische Behandlung umfasst maßgeschneiderte medikamentöse Therapien auf Grundlage von genetischer Veranlagung einer Person. Unterschiedliche CFTRMutationen wirken sich jedoch unterschiedlich auf das CFTR-Protein aus; das bedeutet, dass diese Medikamente nur zur Behandlung von Patienten mit bestimmten CFTR-Mutationen eingesetzt werden können. [51]
Behandlungen von Mukovizidose richten den Fokus auf die Schleimverdünnung, die Verbesserung der Verdauung und Atmung sowie auf die Vorbeugung und Behandlung von Infektionen. Sie umfasst Techniken zur Befreiung der Atemwege (Abführen von Schleim aus der Lunge), Medikamente (schleimverdünnende Medikamente, Antibiotika bei Infektionen, entzündungshemmende Medikamente, Pankreasenzympräparate bei Pankreasinsuffizienz) und Lungentransplantationen.
BRONCHIEKTASIE
Bronchiektasie ist eine fortschreitende chronische Erkrankung, für die eine irreversible Erweiterung und Vernarbung der Atemwege typisch ist, die zu Schleimansammlungen und wiederkehrenden
Infektionen der Atemwege führen. (Im Gegensatz dazu sind Erkrankungen wie COPD und Asthma in erster Linie durch eine Einschränkung des Luftstroms aufgrund von Entzündungen, Verengungen der Atemwege und strukturellen Veränderungen in der Lunge gekennzeichnet).
URSACHEN
Eine Bronchiektasie kann auftreten, wenn das elastische Gewebe und die Muskeln um die Bronchien (Luftwege) geschädigt werden, wodurch die Bronchien abnormal erweitert werden. Bei der Hälfte der Fälle ist die Ursache nicht bekannt. [53]
Andere Ursachen sind:
Lungeninfektionen in der Kindheit (Masern, schwere Lungenentzündung, Tuberkulose, Keuchhusten) bei einem Drittel der Fälle
Immunschwäche (genetisch bedingt, HIV)
Mukoviszidose
Anomalien der Zilien (haarähnliche Strukturen, die die Atemwege in der Lunge auskleiden), verursacht durch Krankheiten wie primäre ziliare Dyskinesie (genetisch bedingt) und die Young-Krankheit (betrifft nur Männer, vermutlich aufgrund einer Quecksilber-Exposition in der Kindheit)
Aspiration (Mageninhalt gelangt versehentlich in die Lunge)
allergische bronchopulmonale Aspergillose (ABPA): Allergie gegen Aspergillus (eine Pilzart)
Entzündungen in anderen Bereichen des Körpers (z. B. aufgrund von Morbus Crohn, Colitis ulcerosa, rheumatoider Arthritis)
SYMPTOME
Die dauerhafte Schädigung der Atemwege durch eine Bronchiektasie kann diese Folgen haben: [52]
Schleimansammlungen und damit chronischer Husten mit täglich großen Mengen an Auswurf
Abhusten von Blut
Häufige Infektionen der Atemwege (Lungenentzündung, Bronchitis)
Kurzatmigkeit und Atembeschwerden, insbesondere bei körperlicher Aktivität
Anhaltende Müdigkeit und Energielosigkeit
Schmerzen oder Unbehagen in der Brust, oft aufgrund von Husten oder Atemproblemen
Trommelschlägelfinger: Aufgrund der verminderten Sauerstoffmenge im Blut verdickt sich das Gewebe unter dem Nagel, wodurch die Fingerspitze ein knolliges Aussehen erhält
DIAGNOSEMETHODEN
Die Diagnose umfasst gewöhnlich eine umfassende Untersuchung, die eine ausführliche Anamnese, Bluttests (zur Prüfung auf Infektionserreger – Viren, Bakterien oder Pilze), bildgebende Verfahren (HRCT – zur Prüfung der Weite der Atemwege), Sputumkulturen (zur Prüfung auf Infektionserreger), Bronchoskopie (Untersuchung der Lunge mit einer Kamera, in der Regel bei Verdacht auf Aspiration) und Spirometrie einschließen kann. [54]
BEHANDLUNG
Bronchiektasen führen zu dauerhaften Schäden, aber eine Behandlung kann dazu beitragen, eine Verschlimmerung der Krankheit zu verhindern. Dazu gehört häufig eine Kombination aus Techniken zur Reinigung der Atemwege (Schleimentfernung), Medikamenten (Antibiotika, antivirale Medikamente), Impfungen (gegen Grippe; Pneumokokken gegen Lungenentzündung) und Änderungen der Lebensweise (Bewegung, Flüssigkeitszufuhr, ausgewogene Ernährung). Operationen sind selten. [55]
Restriktive Erkrankungen
Restriktive Erkrankungen verringern das Lungenvolumen, so dass sich die Lunge beim Einatmen nicht vollständig ausdehnen kann. Sie treten viel seltener auf als obstruktive Erkrankungen. Bei der medizinischen Erstuntersuchung hilft die Spirometrie bei der Unterscheidung zwischen diesen beiden Arten von Erkrankungen. [56][21]
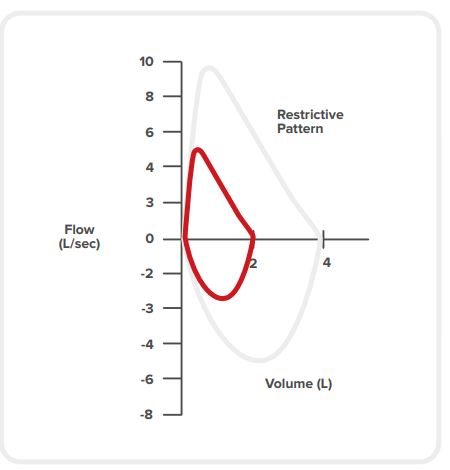
Eine Restriktion ist gekennzeichnet durch: [11] [4]
eine normal aussehende Form auf der Spirometriekurve, die jedoch kleiner ist
eine reduzierte FVC
eine normale bis hohe FEV1/FVC-Ratio (eine versteifte Lunge hat einen elastischen Rückstoß, der das Ausatmen erleichtert)
möglicherweise ein relativ hoher PEF
Restriktive Lungenerkrankungen werden durch pulmonale oder nicht-pulmonale Faktoren verursacht. Pulmonale Ursachen der restriktiven Lungenerkrankungen haben ihren Ursprung im Lungengewebe oder in den Atemwegen (z. B. Lungenfibrose, Pneumonitis). Nicht-pulmonale Ursachen haben ihren Ursprung außerhalb der Lunge (z. B. Aspirationspneumonie).
Pneumonitis
Pneumonitis ist ein Sammelbegriff für Entzündungen des Lungengewebes. Er kann auch eine Lungenentzündung als infektionsbedingte Entzündung umfassen. In der medizinischen Praxis wird der Begriff Pneumonitis jedoch meist für nicht-infektiöse Ursachen von Lungenentzündungen verwendet. Diese Erkrankung tritt typischerweise auf, wenn die Lunge einer reizenden Substanz ausgesetzt ist. Dies führt zu einer Entzündung in den winzigen Lungenbläschen (Alveolen). Dies verhindert, dass der Sauerstoff durch die Alveolen in den Blutkreislauf gelangen kann. [57] [58]
Bleibt eine Pneumonitis unerkannt oder unbehandelt, kann sie sich zu einer chronischen Pneumonitis ausweiten, die zu einer Vernarbung der Lunge (Lungenfibrose – ein lebensbedrohlicher Zustand) führen kann.
URSACHEN
In den meisten Fällen wird die Ursache einer Pneumonitis nicht festgestellt. Häufige Ursachen umfassen:
Medikamente, einschließlich bestimmter Antibiotika, Chemotherapie-Medikamente und Medikamente zur Regulierung des Herzschlags
Reizstoffe in der Luft. Dies kann in der Landwirtschaft (Pestizide, schimmeliges Heu) sowie bei der Verwendung von Luftbefeuchtern oder Whirlpools (wo sich Schimmel durch Verdunstung als Nebel ausbreiten kann) geschehen
Vogelfedern und -exkremente (z. B. in der Geflügel- oder Taubenzucht)
Strahlenbehandlungen, entweder der Brust oder des gesamten Körpers
SYMPTOME
Das häufigste Symptom ist Kurzatmigkeit mit trockenem Husten. Dies kann von Müdigkeit und Appetitlosigkeit begleitet sein, gefolgt von nicht beabsichtigtem Gewichtsverlust.
DIAGNOSEMETHODEN
Im ersten Schritt muss festgestellt werden, ob der Patient Reizstoffen ausgesetzt war, die eine Lungenentzündung verursachen können. Dazu gehören die Prüfung der Anamnese sowie eine körperliche Untersuchung. Weitere Untersuchungen können Folgendes umfassen:
Spirometrie zur Beurteilung der Lungenfunktion
Oximetrie
Blutuntersuchungen zur Bestimmung der Anzahl der weißen Blutkörperchen
CT- oder Röntgenaufnahmen (zur Feststellung von Entzündungen oder Flüssigkeit in der Lunge)
Bronchoskopie, die eine Lungenbiopsie (Entnahme von Lungengewebe) oder BAL (bronchoalveoläre Lavage, d. h. Entnahme von Lungenflüssigkeit) beinhalten kann
BEHANDLUNG
Die beste Behandlung ist die Vermeidung des Reizstoffs. Je nach Ausmaß der Entzündung und möglicher fibrotischer Veränderungen kann die Behandlung Folgendes umfassen:
Immunsuppressiva,
Corticosteroide,
Lungenrehabilitation,
antifibrotische Medikamente,
Sauerstofftherapie oder
Lungentransplantation
Lungenfibrose
Eine Lungenfibrose verursacht eine Vernarbung des interstitiellen Gewebes, d. h. der Zellen, die sich zwischen den Blutgefäßen und anderen Strukturen der Lunge befinden. Dies führt zu Atembeschwerden. Die häufigste Form ist die idiopathische Lungenfibrose (IPF), d. h. mit unbekannter Ursache. [59]
Die Lungenfibrose kann zu einer Reihe von Komplikationen führen, darunter Atemversagen, Rechtsherzinsuffizienz und Lungenkrebs. [57] Die durchschnittliche Überlebensrate liegt zwischen 3 und 5 Jahren ab dem Zeitpunkt der Diagnose. [60]
URSACHEN
In den meisten Fällen wird die Ursache einer Lungenfibrose nicht festgestellt. Die identifizierbaren Ursachen lassen sich in fünf Kategorien einteilen: [62] [59]
Medikamenteninduziert: Chemotherapie-Medikamente, bestimmte Antibiotika, einige Herzmedikamente
Strahleninduziert: Strahlentherapie im Rahmen einer Krebsbehandlung
Umweltbedingt: Rauchen erhöht die Wahrscheinlichkeit der Erkrankung
Autoimmun: rheumatoide Arthritis, Virusinfektionen
Beruflich: regelmäßige Exposition gegenüber Chemikalien und anderen schädlichen Stoffen (Metallarbeiter, Friseure, Landwirte, Steinmetze)
SYMPTOME
Die Anzeichen und Symptome einer Lungenfibrose können früh oder erst nach Jahren auftreten. Anhaltende Atemnot (Dyspnoe) ist das häufigste Problem. Weitere Symptome sind trockener Husten, Müdigkeit, unerklärlicher Gewichtsverlust, Muskel- und Gelenkschmerzen sowie Trommelschlägelfinger und -zehen (aufgrund von Sauerstoffmangel im Blut). [61]
DIAGNOSE
Die Lungenfibrose hat viele Symptome mit anderen Lungenerkrankungen gemeinsam, was ihre Diagnose erschwert. Die folgenden Methoden werden für die Diagnose verwendet: [59]
Bluttests: zum Ausschluss anderer Krankheiten und zur Überwachung des Krankheitsfortschritts
Imaging tests: a picture of lung scarring can help confirm the diagnosis. Chest X-rays or CT scans are used.
Bildgebende Untersuchungen: ein Bild der Vernarbung der Lunge kann zur Bestätigung der Diagnose beitragen Röntgenaufnahmen der Brust oder CT-Scans werden eingesetzt
Lungenfunktionstests
Sauerstoffentsättigungstest: zur Messung des Sauerstoffgehalts im Blut des Patienten bei verschiedenen Aktivitäten
Lungenbiopsie: Entnahme einer Probe von Lungengewebe zur Analyse
BEHANDLUNG
Es gibt keine Heilung für diese Erkrankung. Die meisten Behandlungen für Lungenfibrose richten den Fokus darauf, die Symptome zu lindern, den Vernarbungsprozess zu verlangsamen und die Lebensqualität des Patienten zu verbessern. [59] [61]
Medikamente: Antibiotika, Corticosteroide
Beatmungsgerät: bei akuten Exazerbationen (schnelle Verschlechterung der Symptome)
Sauerstofftherapie
Lungenrehabilitation
Lungentransplantation
Sarkoidose
Sarkoidose ist eine Multisystemerkrankung, die durch eine Überreaktion des Immunsystems gekennzeichnet ist, die zu einem als Granulome bezeichneten Entzündungsmuster führt (Knötchen aus Immunzellen, die sich bilden, weil das Immunsystem versucht, Fremdstoffe, die es nicht beseitigen kann, abzuwehren). Sie kann in jedem Organ auftreten, auch in der Lunge, und beeinträchtigt dessen Funktion. Sie kann unabhängig von Alter und ethnischer Zugehörigkeit auftreten. Jedoch ist die Inzidenz bei Skandinaviern (im Vergleich zu anderen Weißen) und Afroamerikanern höher. 70 % der Fälle treten im Alter zwischen 25 und 40 Jahren auf; ein zweiter Höhepunkt scheint bei Frauen über 50 zu liegen. [63] [64]
URSACHEN
Die genaue Ursache der Sarkoidose ist nicht bekannt. Es könnte sich um eine genetische Veranlagung handeln, die durch Umweltfaktoren wie Viren, Bakterien, Chemikalien oder Staub ausgelöst werden kann. [64]
SYMPTOME
Die Symptome der Sarkoidose hängen von dem betroffenen Organ ab. In der Lunge ist sie durch Atemsymptome, Husten, Brustschmerzen und Atemnot gekennzeichnet. [63]
DIAGNOSEMETHODEN
Bei Verdacht auf Sarkoidose wird eine CT-Untersuchung der Lunge oder eine Röntgenaufnahme der Brust durchgeführt. Manchmal kann auch eine Bronchoskopie zusammen mit einer Biopsie (Entnahme einer Probe des Lungengewebes) zum Einsatz kommen. [65]
BEHANDLUNG
Oft verschwindet die Krankheit ohne Behandlung nach einigen Monaten oder Jahren. Rezeptfreie Schmerzmittel werden bei Schmerzschüben (z. B. Ibuprofen, Paracetamol) eingesetzt. Bei schwereren Komplikationen werden Steroidtabletten eingesetzt, um die Schmerzen zu lindern, die Entzündung zu verringern und die Narbenbildung zu verhindern. [65]
Durchführung einer spirometriemessung
Automatische hilfsmittel in der Spirometrie

Lernen Sie, wie eine SPIROMETRIE erfolgreich durchgeführt wird! In diesem umfassenden E-Book erfahren Sie:
- Wie spirometrie funktioniert
- Durchführung einer spirometriemessung
- Häufig diagnostizierte erkrankungen
- Automatische hilfsmittel in der spirometrie
- Ein vergleich verschiedener spirometrie-geräte
- Technische spezifikationen des MESI mTABLET SPIRO