Comprehensive Peripheral Artery Disease (PAD) assessment (duplicate)
La diagnosi accurata della malattia arteriosa periferica (PAD) può essere un compito difficile, anche per i medici esperti con anni di esperienza pratica. Questa affermazione è vera solo se si utilizza un esame fisico o un approccio simile, invece dei moderni dispositivi diagnostici, che offrono un'accuratezza e un'affidabilità eccezionali rispetto al suddetto metodo "pratico". Tuttavia, non tutti gli strumenti diagnostici sono uguali.
La prevalenza della PAD è in rapida crescita e si stima che nel 2015 ci fossero 236 milioni di pazienti con la malattia, rispetto ai 202 milioni del 2010, e si prevede che questa tendenza continui [1, 2]. Naturalmente, questo non deve sorprendere, in quanto la PAD presenta molti degli stessi fattori di rischio di altre malattie cardiovascolari (CVD), in particolare la malattia coronarica (CAD), il più grande killer tra queste. La principale fisiopatologia di base è la stessa: l'erosclerosi.
Uno dei fattori di rischio più importanti per l'aterosclerosi è il diabete, che non sorprende che colpisca molti pazienti con PAD. Almeno il 20% di tutti i pazienti con diabete ha anche la PAD, ma questo numero è fuorviante perché include solo quelli con una forma sintomatica della malattia [4].
Solo il 10% circa dei pazienti con PAD presenta sintomi tipici (claudicazione intermittente), il 40% è completamente asintomatico e il resto (50%) presenta sintomi atipici che potrebbero essere attribuiti ad altre patologie [5, 6]. I diabetici sono particolarmente a rischio di claudicazione intermittente: i maschi sono 3,5 volte più a rischio, mentre le femmine sono 8,6 volte più a rischio rispetto ai non diabetici del rispettivo sesso [7].
Gli effetti nocivi del diabete sulla PAD non finiscono qui. In particolare, il diabete mellito è strettamente collegato alla forma avanzata più grave di PAD, l'ischemia critica degli arti (CLI). I tassi di prevalenza del diabete nei pazienti con CLI raggiungono il 50% e questi individui soffrono di esiti peggiori in termini di amputazioni dell'arto inferiore e mortalità rispetto ai non diabetici [8, 9, 10]. I pazienti con entrambe le patologie sono in generale a rischio significativamente più elevato (da 5 a 15 volte) rispetto a quelli con la sola PAD [11]. La diagnosi di CLI da sola è associata a tassi di amputazione e mortalità molto elevati [12, 13, 14, 15, 16].
Il diabete può essere una condizione particolarmente difficile da trattare e gestire, ma lo stesso non si può dire per molti altri fattori di rischio della PAD, diminuendo così in modo significativo l'incidenza e la gravità della malattia. Il fumo è un esempio emblematico, sia perché è il secondo fattore di rischio più importante, sia perché i suoi effetti nocivi possono essere notevolmente o completamente ridotti, se il paziente vuole abbandonare l'abitudine e riceve un supporto adeguato. Il fumo di tabacco aumenta notevolmente il rischio di PAD, soprattutto nelle fumatrici, che sono 20 volte più a rischio rispetto alle donne che non hanno mai fumato [17, 18]. La cessazione del fumo è altamente benefica per molte altre ragioni, oltre a ridurre il rischio di CVD, ma comporta comunque un rischio residuo nelle persone con PAD: gli ex fumatori hanno un rischio 2,6 volte maggiore rispetto alle persone che non hanno mai fumato [19].
Altri fattori di rischio degni di nota sono la malattia renale cronica (CKD), la CAD e una storia di ictus, attacchi ischemici transitori (TIA) e infarto del miocardio (MI) [20, 21, 22, 23, 24, 25, 26]. Sono a rischio anche i soggetti con iperlipidemia, ipertensione, peso non sano, broncopneumopatia cronica ostruttiva o BPCO e con una storia familiare di PAD [27, 28, 29, 30, 31].
Tuttavia, una procedura di trattamento adeguata può essere formulata solo dopo che è stata fatta una diagnosi certa. L'esame fisico è una possibilità, ma è inaffidabile, soprattutto se eseguito da un esaminatore non qualificato [32]. Un metodo diagnostico incomparabilmente migliore è l'angiografia, che è estremamente accurata, ma è complessa, lunga e costosa e può persino essere inappropriata per alcuni pazienti [33, 34]. La seconda migliore opzione è la valutazione ABI, che può essere eseguita in più di un modo.
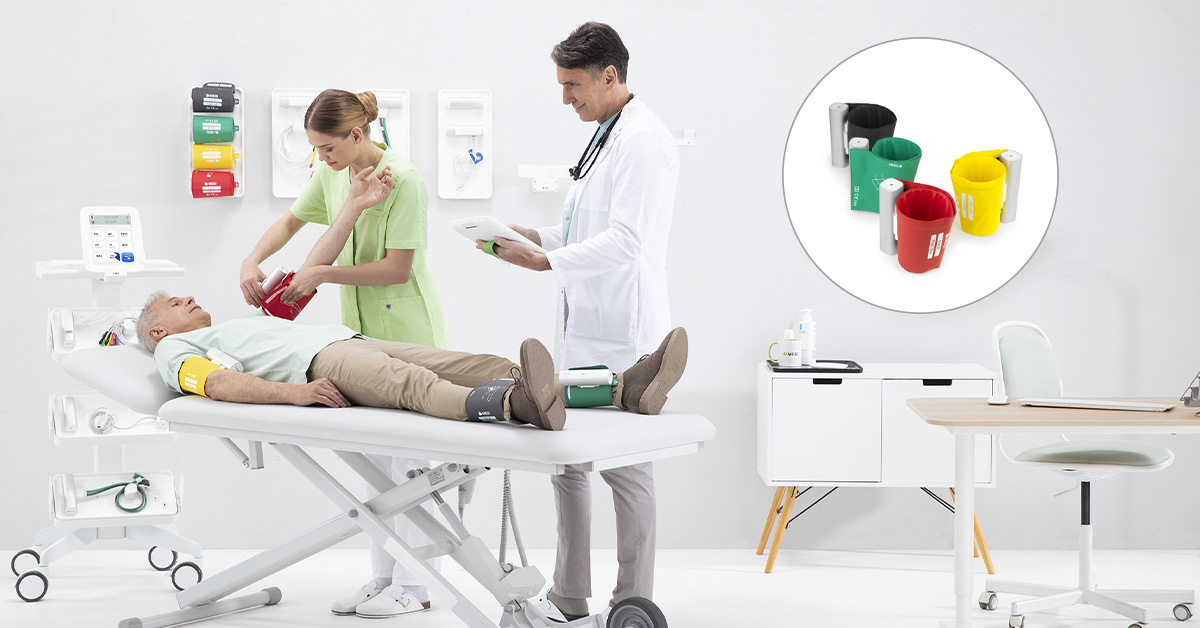
Lo strumento diagnostico ABI MESI mTABLET
Il metodo diagnostico standard per lo screening della PAD e la valutazione della sua gravità è il metodo Doppler, che prevede l'uso di una sonda Doppler e di uno sfigmomanometro: l'esaminatore misura la pressione arteriosa sistolica (BP) nella parte superiore del braccio (arteria brachiale) e alla caviglia (arteria tibiale e dorsale pedis) e calcola manualmente l'ABI. Una procedura diagnostica relativamente semplice, ma la cui accuratezza dipende dall'esperienza e dall'abilità dell'esaminatore [35]. Inoltre, richiede un tempo considerevole per l'esecuzione, fino a 30 minuti, rispetto a 1 minuto per un esame molto più versatile dispositivo oscillometrico-pletismografico [36, 37]. Ma sono disponibili dispositivi ancora migliori e più versatili.

IlMESI mTABLET ABI è l'esempio perfetto, perché offre molto di più di una diagnosi e una valutazione accurata della PAD. Combina il modulo diagnostico ABI con l'interfaccia utente intuitiva di MESI mTABLET e il supporto integrato per un sistema di gestione e condivisione della cartella clinica elettronica (EHR), offrendo ai medici e agli altri operatori sanitari uno strumento potente nella loro battaglia contro la PAD. Inoltre, i bracciali di pressione del modulo diagnostico ABI sono collegati in modalità wireless a MESI mTABLET, per una maggiore facilità d'uso. La facilità d'uso di questo strumento diagnostico è solo rivaleggiata dalla tecnologia avanzata incorporata, tra cui la tecnologia 3CUFF™ che consente la misurazione simultanea della pressione brachiale e della caviglia e l'algoritmo PADsense™ per il rilevamento della PAD grave, spesso trascurata da altri dispositivi comparabili sul mercato.
Esistono molti dispositivi diagnostici per la diagnosi della PAD, ma pochi, se non nessuno, sono versatili come il MESI mTABLET ABI, che offre una valutazione accurata dell'ABI, il salvataggio istantaneo dei risultati nell'EHR del paziente e la condivisione rapida e semplice dei dati con altri operatori sanitari.
Invia la richiesta