Izzivi in trendi v telemedicini
Telemedicina lahko na številnih področjih medicine služi kot koristna dopolnilna storitev. Njena uporaba omogoča boljšo kakovost storitev, izboljšano oskrbo na domu, zmanjšanje stroškov in manjše število prenosov bolezni. Kljub temu pa je uvedba telemedicine zaradi številnih posebnosti (npr. omejeni fizični pregledi) in zgodnje faze njenega razvoja (kakovost in varnost podatkov, različne stopnje digitalizacije med regijami in državami, pravni izzivi in povračilo stroškov) še vedno razmeroma redka.
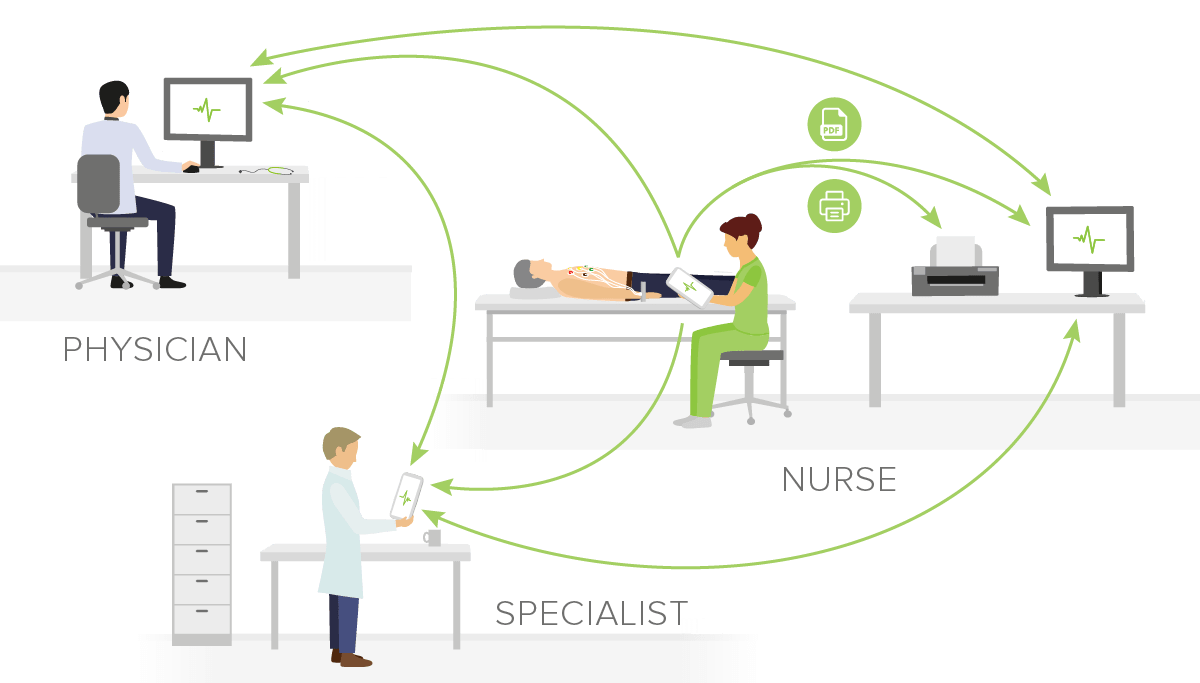
V tem blogu boste izvedeli več o naslednjih temah:
Katere so prednosti telemedicine?
Kateri so izzivi v telemedicini?
Katere so prednosti telemedicine?
V primerjavi z običajnim pristopom osebnega pregleda v ambulanti ima telemedicina kar nekaj prednosti. Čeprav ga telemedicina ne more v celoti nadomestiti, je lahko kombinacija obeh pristopov zelo učinkovita in omogoča znatno zmanjšanje števila osebnih obiskov pri zdravniku.
Boljši dostop do zdravstvenih storitev
Največ očitnih koristi imajo od telemedicine bolniki, ki živijo v izoliranih skupnostih ali oddaljenih regijah. Pristop na daljavo je koristen tudi pri bolnikih z omejeno gibljivostjo in osebah, ki živijo v zdravstveno-oskrbovalnih ustanovah, saj jim prihrani včasih težaven in boleč prevoz do klinike. Primer so bolniki s Parkinsonovo boleznijo (specializacija telenevrologija) [1].
Izboljšana oskrba na domu
V širšem smislu lahko telemedicinske storitve obravnavamo kot medicinske vidike storitev oskrbe na domu. Telemedicina lahko obsega obiske družinskih zdravnikov in medicinskih sester bolnika na domu ter skupno rabo bolnikovih diagnostičnih meritev z oddaljeno ambulanto splošnega zdravnika ali specialista. V tem primeru neposredno podpira druge prednosti oskrbe na domu: psihološke koristi bolnikov, ki jim ni treba zapustiti doma (npr. starejši), boljšo kakovost oskrbe in višjo stopnjo varnosti. Več informacij o oskrbi na domu najdete v tem članku.
Zmanjšanje stroškov
Če telemedicina vključuje obisk zdravstvenega delavca na domu, se zmanjšajo stroški, povezani s prevozom do izvajalca zdravstvenih storitev, stroški podpornega osebja, ki sprejme bolnika, administrativni stroški itd. Nekatere študije so ugotovile, da je lahko prihranek precejšen [2] [3]. Poleg tega se je izkazalo, da oskrba na domu stane manj, kot če bi moral bolnik v bolnišnico, zlasti zaradi osnovnih pregledov [4]: možnost izvajanja diagnostičnih meritev, kot je snemanje EKG, pri bolniku na domu ali v domu za starejše prav tako zmanjšuje število nepotrebnih hospitalizacij.
Manjše število prenosov nalezljivih bolezni
Če se je s telemedicino mogoče izogniti obisku bolnišnice, ne more priti do prenosa nalezljivih bolezni. Med bolezni, ki so pogosto prisotne v zdravstvenih ustanovah (zlasti v bolnišnicah), spadata covid-19 in MRSA. Izogibanje takšnim okoljem zmanjša tveganje za prezgodnjo smrt pri bolnikih z oslabljenim imunskim sistemom [5] [6] [7] [8] [9].
Kateri so izzivi v telemedicini?
Na voljo je omejeno število vrst preiskav
Če telemedicino razumemo kot pregled na daljavo brez osebne prisotnosti zdravstvenega delavca, je najbolj očitna pomanjkljivost nezmožnost izvajanja fizičnih pregledov. To vključuje vse od preprostih diagnostičnih metod, kot sta avskultacija in palpacija, do slikanja z magnetno resonanco, krvnih preiskav in biopsij (morebitne omejitve telemedicine so odvisne tudi od področja medicine). Nekateri diagnostični postopki se lahko odlično dopolnijo z uporabo različnih nosljivih in namiznih naprav za spremljanje bolnikovih vitalnih funkcij na daljavo, na primer v telekardiologiji.
Kljub napredku na področju videotehnologije in naprav za pretočne video vsebine (npr. pametni telefoni, tablice in druge naprave z vgrajenimi kamerami) lahko telemedicina brez obiska zdravstvenega delavca na domu vodi v zdravstvene napake, za katere je manj verjetno, da bi se zgodile v primeru osebnega pregleda. Izkušen zdravnik lahko z opazovanjem bolnikovega gibanja in vedenja pogosto razbere marsikaj o bolnikovem zdravstvenem stanju [46]. Če zdravniki nimajo teh informacij, obstaja tveganje za postavitev napačne diagnoze ali predpisovanje prevelike/premajhne količine zdravil [10] [11]. Posebej ogroženi so pediatrični bolniki, zlasti zato, ker ima njihova teža bistveno vlogo pri odmerjanju zdravil [12].
V tem primeru je lahko dobra rešitev telemedicinski koncept, pri katerem bolnika na domu obišče zdravstveni delavec (npr. medicinska sestra), ki opravi osebni pregled, podatke diagnostičnih preiskav pa posreduje v oddaljeno ambulanto. Obstajajo rešitve za izvajanje medicinskih preiskav z vgrajenimi elektronskimi kartotekami bolnikov (elektronski zdravstveni zapis oz. EZZ), ki omogočajo takojšnje shranjevanje diagnostičnih rezultatov in primerjavo z bolnikovimi predhodnimi rezultati. Primer takšne rešitve je diagnostični sistem MESI mTABLET.
Kakovost podatkov
Sodobna telekomunikacijska oprema in protokoli za prenos podatkov lahko zagotavljajo visoko kakovost podatkov, vendar lahko nanje vpliva kakovost (internetne) infrastrukture. Na nekaterih področjih je denimo dostop do zanesljivega širokopasovnega interneta omogočen, na drugih pa ne. Zanesljivost interneta lahko igra pomembno vlogo pri nekaterih vrstah diagnostičnih postopkov. Študija je pokazala, da lahko zmanjšanje internetne pasovne širine in posledično zmanjšanje kakovosti videoposnetkov privede do netočnih meritev fine motorične koordinacije (testiranje FTT in FNT) [13].
Kakovost podatkov, pridobljenih iz nosljivih naprav, zaradi tehnološke raznolikosti med napravami prav tako morda ne bo dosledna, tudi kadar so namenjene merjenju istih vitalnih znakov. Zaradi tega se pojavljajo težave pri določanju skupnih standardov za ocenjevanje kakovosti podatkov [14].
Pomisleki glede varnosti podatkov
V študiji podjetja za kibernetsko varnost Kaspersky Lab iz leta 2021 so ugotovili, da ima protokol za telemetrični transport sporočil v čakalni vrsti (MQTT – Message Queuing Telemetry Transport), ki se pogosto uporablja za prenos podatkov iz nosljivih merilnih naprav (ne samo medicinskih), vsaj 90 šibkih točk. [15] Kibernetski napadi na zdravstvo so v splošnem v porastu, kar je postalo izrazito med pandemijo covida-19, ko je velik del bolnikov prvič začel uporabljati telemedicinske storitve [16].
Digitalni razkorak
Manj verjetno je, da bodo telemedicinske storitve uporabljali starejši in posamezniki z določenimi omejitvami [17] [18] [19] [20] [21] [22] [23] [24]. Študije kažejo, da ljudje v višji starosti (v povprečju okoli 80 let) iz različnih razlogov neradi uporabljajo storitve telemedicine brez osebnega stika [25] [26]. Poglavitni razlog je ta, da starejši morda niso dovolj digitalno pismeni za uporabo naprav, kot so prenosni računalniki in pametni telefoni (in pogosto nimajo dostopa do njih). Posledično potrebujejo pomoč pri uporabi telemedicinskih storitev, kar zlasti velja za bolnike z zmanjšanimi kognitivnimi sposobnostmi [27].
Tem skupinam, pa tudi bolnikom, pri katerih je potreben fizični pregled, bi zato najbolje služil 'hibridni' pristop. Primer dobre prakse je pregled na domu, ki ga z uporabo prenosnega diagnostičnega sistema, ki omogoča takojšnjo izmenjavo podatkov, opravi zdravstveni delavec.
Pravni izzivi in izzivi s povračilom stroškov
Telemedicina je kot del zdravstvenih storitev podvržena upoštevanju strogih predpisov; seveda pa oblikovanje predpisov v primerjavi s tehnološkim napredkom vedno poteka bolj postopoma. Zaradi tega je postopek uvedbe in implementacije telemedicine dokaj počasen. Poleg tega se države in njihovi predpisi med seboj močno razlikujejo.
V Združenih državah Amerike je na primer nezakonito, da zdravstveni delavci opravljajo zdravstveno dejavnost zunaj zvezne države (tudi prek telemedicine), ne da bi prej pridobili licenco za opravljanje zdravstvene dejavnosti v drugi zvezni državi [28] [29] [30]. Z drugimi besedami, zdravnik ne more zdraviti bolnika z uporabo telemedicinskih storitev, če nista oba v isti državi. Poleg tega morajo zdravniki pridobiti informirano privolitev, kot bi jo pridobili pri osebnem pregledu, zaradi tveganj na področju kibernetske varnosti pa morajo bolnika obvestiti o uporabi kakršne koli programske opreme ali mobilnih aplikacij tretjih oseb med telemedicinskim posvetom [31] [32] [33] [34] [35] [36] [37].
V Nemčiji telemedicina obsega široko paleto storitev, od telemedicinskih centrov za posvete z bolniki na daljavo do osebnih obiskov družinskih zdravnikov in medicinskih sester, ki rezultate diagnostičnih meritev nato posredujejo v svojo ambulanto. Več podrobnosti si lahko preberete v tem članku.
Neustrezno povračilo stroškov ali celo popolnoma nepovrnjeni stroški so še ena pomembna ovira, ki preprečuje pogostejšo uporabo in sprejemanje telemedicine. Tudi na tem področju obstajajo razlike med državami [38] [39] [40] [41] [42] [43] [44] [45].