Dépistage de l’AOMI dans le diabète : faire plus, plus tôt et plus intelligemment
L’artériopathie oblitérante des membres inférieurs (AOMI) est fréquente dans le diabète de type 2. En effet, les personnes diabétiques ont presque deux fois plus de risque de développer une AOMI que celles sans diabète.
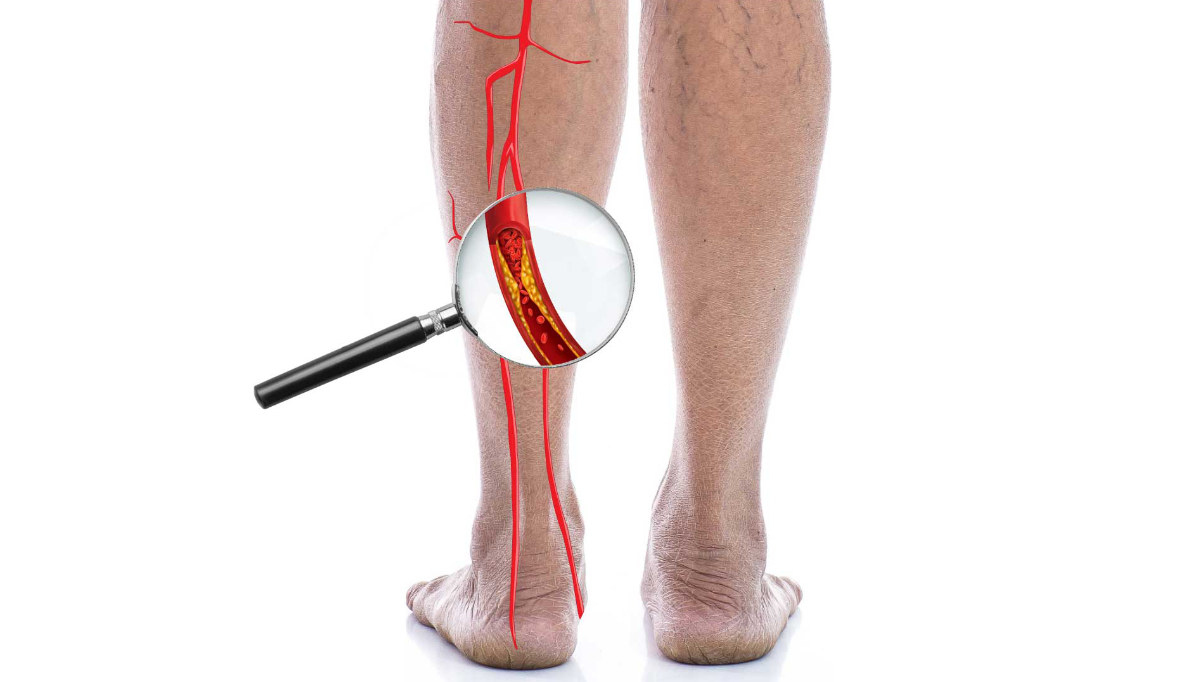
L’AOMI précède souvent la maladie coronarienne ou cérébrovasculaire, en faisant un signe d’alerte précoce d’une athérosclérose diffuse. Pourtant, la neuropathie atténue souvent la douleur ischémique, et la calcification médiale peut rendre les pouls et l’IPS de repos trompeusement « normaux ». Intégrer une évaluation objective de la perfusion dans le suivi routinier du diabète, et aller plus loin lorsque l’IPS n’est pas fiable, aide à éviter les diagnostics manqués et à intervenir à temps.
Le diabète accélère l’athérosclérose intime tout en favorisant la calcification médiale, ce qui aboutit à des artères incompressibles et à des valeurs d’IPS faussement élevées. En parallèle, la neuropathie sensitive masque la claudication et les douleurs de repos, et la dysfonction microvasculaire altère la réparation tissulaire. L’ensemble de ces facteurs permet à de petites lésions d’évoluer en ulcères avant que les patients ne consultent. Près de la moitié des patients présentant un ulcère du pied diabétique ont également une AOMI, et cette association augmente nettement le risque d’amputation.
La mortalité après amputation majeure reste inacceptablement élevée : jusqu’à 40 % des patients décèdent dans la première année, et près de 80 % dans les cinq ans. Ces résultats soulignent l’importance d’un dépistage précoce et d’une évaluation vasculaire structurée chez chaque patient diabétique. En soins ambulatoires, l’IPS automatisé a montré une bonne concordance avec les mesures Doppler et réduit la dépendance à l’opérateur, rendant le dépistage de routine à la fois pratique et évolutif.
Seuils actionnables pour l’évaluation vasculaire
Un indice de pression systolique (IPS) de 0,90 ou moins indique une AOMI et doit conduire à une orientation vasculaire, ainsi qu’à des mesures immédiates de protection du pied.
Des valeurs dans la plage 0,91–1,00 sont considérées comme limites. Dans ces cas, l’anamnèse et l’examen clinique doivent être pesés avec soin, et un IPS d’effort peut être utile si le patient rapporte des symptômes à l’effort.
Un IPS entre 1,00 et 1,40 est généralement considéré comme normal au repos, mais cela n’exclut pas une ischémie d’effort. Si le tableau clinique évoque une claudication vasculaire, un IPS d’effort doit être réalisé.
Quand l’IPS est supérieur à 1,40, cela indique le plus souvent des artères incompressibles. Dans ces cas, l’étape suivante est de réaliser un test d’indice IPSO, avec des valeurs d’IPSO de 0,70 ou moins considérées anormales. Un IPS d’effort est interprété comme positif lorsque l’IPS post-exercice diminue de 20 % ou plus, ou lorsque la pression à la cheville chute d’au moins 30 mmHg.
De la mesure au diagnostic et au-delà
Intégrer la mesure de l’IPS dans la prise en charge structurée du diabète aide à en faire un geste aussi routinier que la mesure de la pression artérielle ou de la saturation en oxygène. Lorsque les résultats sont interprétés immédiatement au point de service, les professionnels peuvent enchaîner sans délai : impression des résultats, bref conseil, organisation d’examens complémentaires comme l’IPSO ou l’IPS d’effort, ou orientation spécialisée si nécessaire.
Lors de la même visite, une approche de prise en charge globale peut être initiée en soins primaires : conseils d’allègement des appuis et de chaussures adaptées, soins de la peau et des callosités, éducation à l’inspection quotidienne des pieds, soutien au sevrage tabagique, et optimisation de la pression artérielle, des lipides et de la glycémie. Une thérapie antiplaquettaire doit être prescrite selon les recommandations en vigueur, lorsque indiqué.
Consigner les valeurs d’IPS dans la liste des problèmes, paramétrer des rappels pour les contrôles ultérieurs et suivre la complétion des orientations garantit la continuité avec les bons services. L’ajout systématique de l’IPS au modèle d’accueil a montré une hausse des taux de réalisation : ce qui devient routinier est plus souvent fait.
Situations cliniques que vous pouvez rencontrer
Vaisseaux incompressibles (IPS > 1,40)
Résultat courant chez les patients diabétiques ou insuffisants rénaux. Dans ces cas, l’IPS de repos est peu fiable en raison de la calcification vasculaire. Il convient de mesurer l’IPSO, les artères des orteils calcifiant moins et reflétant mieux la perfusion distale.
Symptômes atypiques des membres inférieurs
Certains patients décrivent une sensation de tension, de lourdeur ou de fatigue plutôt qu’une douleur typique du mollet. Lorsque ces symptômes d’allure vasculaire surviennent avec un IPS entre 0,91 et 1,40, il est préférable de programmer un IPS d’effort plutôt qu’une surveillance prolongée ; cela peut révéler une ischémie d’effort absente au repos.
IPS normal, pied anormal
Un IPS normal n’exclut pas une maladie vasculaire. Toute plaie qui ne cicatrise pas, différence de température entre les pieds, changement de couleur ou nouvelle déformation doit motiver une évaluation vasculaire, quel que soit l’IPS de repos.
Quand les équipes adoptent cette approche, la décision devient plus rapide et plus cohérente. Les valeurs limites ne provoquent plus d’hésitation, les symptômes d’effort sont testés à l’effort, et les orientations surviennent plus tôt. Les cabinets constatent moins d’admissions en urgence pour ulcères infectés et une plus grande constance des soins préventifs du pied. Un langage numérique partagé, en utilisant les valeurs d’IPS et d’IPSO avec latéralité, renforce aussi la communication et la continuité entre la médecine de premier recours, la diabétologie, la podologie et la chirurgie vasculaire.